中心院区地址:济南市解放路105号
东院区地址:济南市历城区经十路5106号
客服电话:0531-55739999
 微信服务号
微信服务号 互联网医院
互联网医院淄博的齐大妈(化名),今年73岁,1月前因头晕、黑曚伴有一过性意识丧失就诊于当地医院,诊断为房颤合并长间歇,建议转诊到上级医院。2025年4月11日,齐大妈转诊到山东第一医科大学附属中心医院东院区心血管内二科。
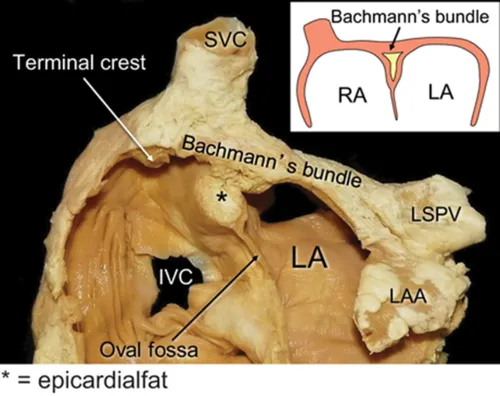
据接诊的阚晓红主任医师介绍:根据患者症状,以及动态心电图检查提示房颤合并长间歇,入院后心电图检查提示窦性心动过缓、窦性停搏、短阵房速、阵发性房颤伴有长间歇,诊断为病态窦房结综合征(病窦),这是一种能让人晕厥、甚至心衰、猝死的疾病,患者出现的头晕、黑曚、一过性意识丧失症状都与“病窦”相关,这类患者的最佳治疗方法是植入永久性心脏起搏器。但考虑到常规的起搏器是与正常人体心脏起搏的顺序不同的,因此虽然解决了心率慢的问题,却不能减少房颤的发生,更可能增加心衰的风险。结合患者病情,心血管内二科刘现亮主任带领团队决定为患者实施心房Bachmann传导束起搏手术。该术式是将起搏电极放置于房间隔上部即Bachmann传导束区域进行起搏,可以更接近左、右心房的同步激动,接近正常人体的心脏起搏顺序。同步的双心房激动可改善心房的血流动力学,有助于维持有效的心房收缩和心室充盈。更为重要的是,Bachmann传导束区域的同步起搏有望降低阵发性房颤的发生率,预防因心房不同步导致的心律失常和心功能不良。
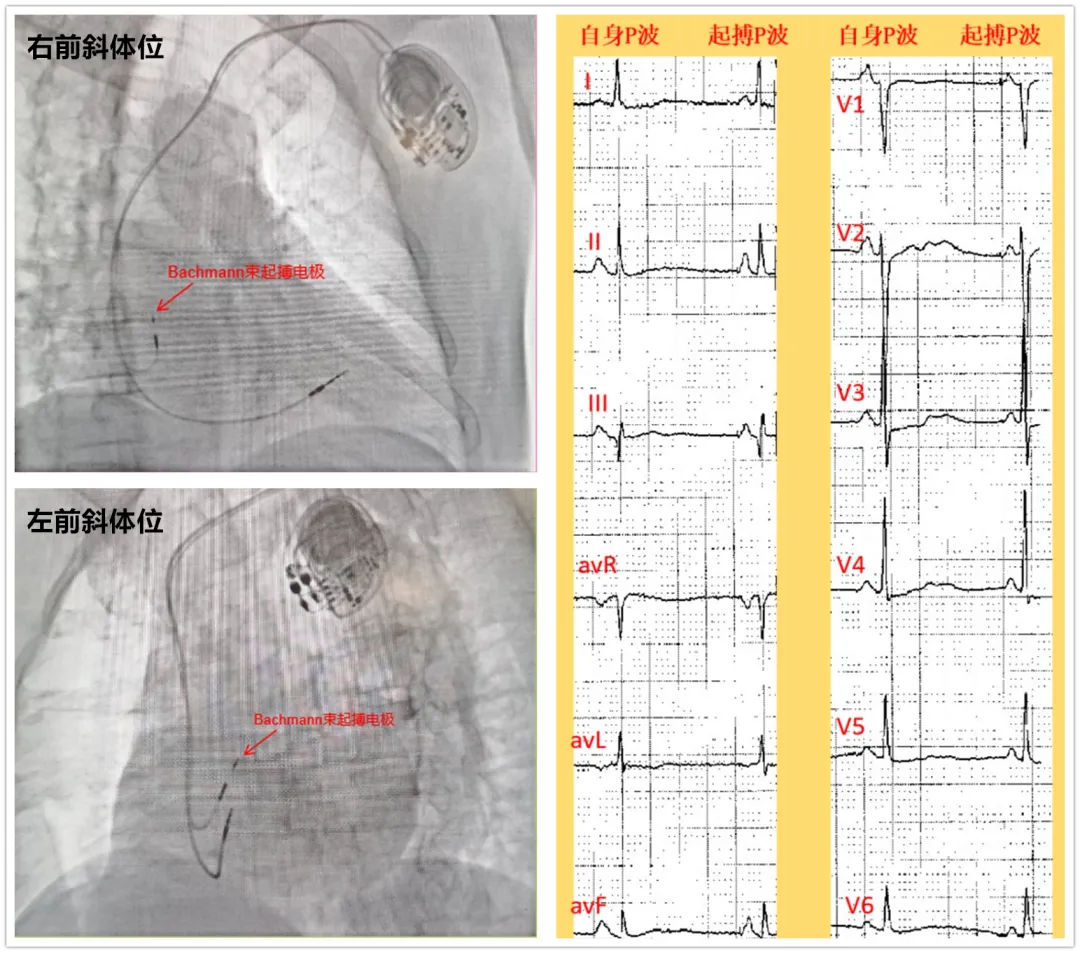
4月14日在刘现亮主任的指导下,阚晓红主任医师、宋洪勇副主任医师为患者实施双腔起搏治疗,从左侧腋静脉穿刺,到心房Bachmann传导束电极植入、右心室间隔部电极植入,至最终完成起搏器植入,用时1小时。心电图P波宽度由术前130ms缩窄为100ms,达到双心房同步激动、起搏,复查动态心电图房颤消失。患者术后恢复情况良好,于4月24日出院。

刘现亮主任医师指出:传统右心房起搏是将起搏导线置于右心耳内,操作相对简单;但该部位起搏不是生理性起搏,右心耳起搏可显著延长P波时限,导致心房内及左右心房间不同步,增加了房颤等房性心律失常等发生率。但这种技术需要术者除了经验丰富,还要对心脏的解剖结构了如指掌,能够精妙准确的操作辅助器械,目前该技术在我省能开展实施该技术的较少。
Bachmann传导束起搏最主要适应于下列患者:伴有宽P波的病窦综合征或房室传导阻滞患者,这些患者需要植入起搏器维持心率,又存在心房间传导阻滞(如窦性P波时限>120ms)或双心房收缩不同步的问题,容易出现心房颤动和心力衰竭。对于此类患者,若采用常规右心耳起搏,可能进一步导致左心房的激动延迟,从而诱发心房颤动和心功能不全。因此,当患者窦性P波显著增宽(>120ms)或已有房间传导阻滞证据时,可考虑在起搏器植入时选择Bachmann传导束区域起搏,以恢复左右心房同步,缩短P波时限,避免因右心耳起搏导致的心房不同步。一些全国的中心在选择心房起搏电极植入部位时,已将窦性P波>120ms作为考虑Bachmann传导束起搏的标准之一。
山东第一医科大学附属中心医院东院区心血管内二科由知名心血管病专家刘现亮教授担任主任。心血管内二科擅长治疗各类疑难、复杂及危重心血管疾病,在冠心病、心律失常、心脏瓣膜病、先天性心脏病、心肌病以及心力衰竭等领域形成自己特色;尤其是复杂冠心病介入、快速心律失常(心房颤动等)消融、缓慢性心律失常的生理性起搏、心力衰竭的再同步化(CRT/CRT-D)治疗等领域处于国内先进、省内领先地位。在生理性起搏方面,心血管内二科已常规开展希氏束、左束支等传导系统起搏多年,一直是全国领先,但上述起搏技术主要局限于心室起搏;此次Bachmann传导束起搏技术的开展,拓展了生理性起搏范围,真正实现了心房、心室生理性起搏,降低了因起搏比例过高导致的房颤等房性心律失常发生、以及左心功能减低。