中心院区地址:济南市解放路105号
东院区地址:济南市历城区经十路5106号
客服电话:0531-55739999
 微信服务号
微信服务号 互联网医院
互联网医院今年的4月15日~21日是第27届全国肿瘤防治宣传周,今年的主题是:“健康中国健康家——关爱生命科学防癌”。济南市中心中心医院院自2018年起,作为“国家城市癌症早诊早治项目”定点单位之一,针对城市常住居民开展5类癌症筛查(肺癌、上消化道癌、结直肠癌、乳腺癌、肝癌),筛查出高风险人群后可以进行免费筛查。
但如果作为一名居民,由于胃“不疼不难受”,只是参加了防癌筛查问卷和生物学检测(确认是高风险人群),而收到病理报告却是“胃癌前病变”或者“胃癌”,是不是都会感到大吃一惊,猝不及防!而如果接二两三的居民都在猝不及防,难以置信情况下筛查出胃癌或癌前病变,那就要探究和分析一下原因,下面就看一下这几个案例。
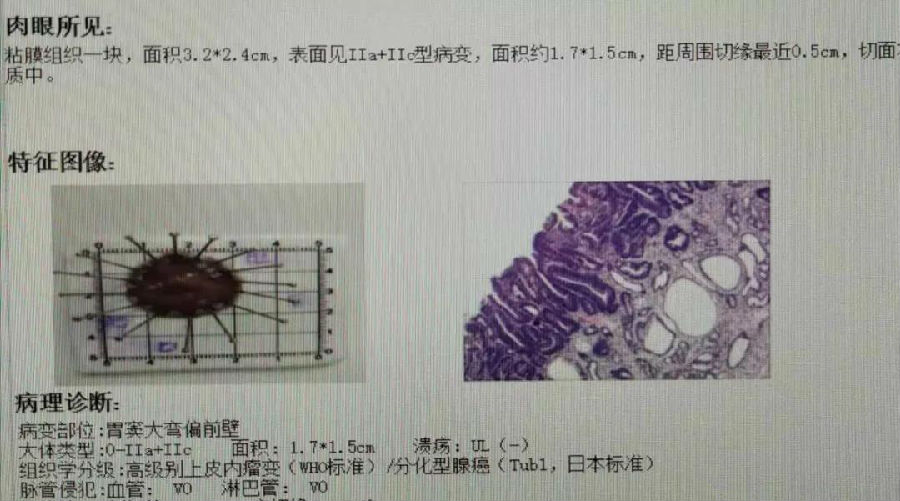
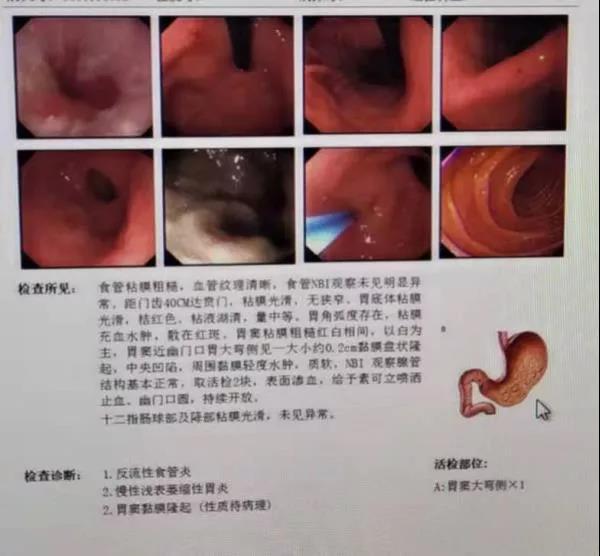
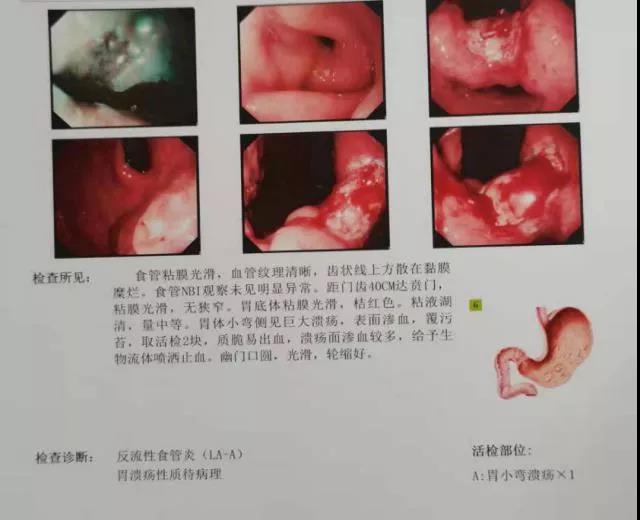
案例一:患者65岁男性、长期吸烟和饮酒病史,经筛查为高风险人群,但患者自觉没有胃部症状,担心胃镜检查不舒服,不愿意去筛查胃镜,后经家人反复劝说,才同意做胃镜检查。胃镜发现胃大弯侧见一大小0.2CM的盘状隆起,中央凹陷。病理报告组织学分级:高级别上皮内瘤变(WHO标准)/分化型腺癌(Tub1,日本标准),背景粘膜:慢性重度萎缩性胃炎伴重度肠上皮化生。患者和家属“猝不及防”,吓了一跳,甚至难以置信。直到入院准备手术时,住院病历的现病史记录仍是“无腹痛腹泻、无饱胀嗳气、无恶心呕吐等症状”。 *病例一 案例二:64岁女性,上腹饱胀不适,嗳气、返酸、无胃部疼痛,近1个月来,在凌晨3点出现腹泻,仅有大便潜血阳性,自己和家人都认为可能肠道出现了问题,于是参加了防癌筛查,同时做了胃镜和肠镜,胃镜发现胃小弯侧有一个巨大溃疡,表面渗血,覆有污苔。病理报告为“中-低分化胃癌”时,患者和家属猝不及防,惊讶地难以置信,腹泻,大便有潜血,原以为是肠道有问题,不查不知道,查了居然发现是胃出了大问题。并且这么一个大的胃溃疡面,居然没有感到明显的“胃痛”! *病历二 其实这两个典型案例的患者和家属都出现了一个严重纠结,都发展到恶性肿瘤了,为什么没有明显的“不舒服的感觉”和症状?为什么一个病理标本有两种诊断:一种是高级别上皮内瘤变即癌前病变(WHO标准),一种却是胃分化型腺癌(Tub1日本标准),是不是把胃癌的诊断扩大化了?下面我们就追本溯源,看看症状和诊断究竟有什么需要辨析的问题? 一、《胃癌诊疗规范(2018 年版)》:早期胃癌患者常无特异的症状。在我国,胃癌发病率仅次于肺癌居第二位,死亡率排第三位。由于胃癌在一般人群中发病率较低(33/10 万),内镜检查用于胃癌普查患者接受度低。因此,需要针对胃癌高危人群进行筛查。 二、早期胃癌有哪些报警信号? ①上腹饱胀不适或隐痛,以饭后为重;②食欲减退、嗳气、返酸、恶心、呕吐、黑便等。进展期胃癌除上述症状外,常出现:①体重减轻、贫血、乏力。②胃部疼痛,③恶心、呕吐,④出血和黑便,肿瘤侵犯血管,可引起消化道出血。小量出血时仅有大便潜血阳性,⑤其他症状如腹泻(患者因胃酸缺乏、胃排空加快)。 案例一的患者报警信号和症状鉴别: 1.消化病学专家李兆申院士曾说过:“消化道肿瘤的早期症状,就是没有症状!”目前的研究发现,每100位感染幽门螺杆菌的病人当中,会有30位左右的患者有不舒服的感觉,比如胃胀、反酸等。剩下的70位患者基本没有什么症状,但没有症状≠没有疾病! 2. 胃镜筛查高危人群:年龄≥45岁,且符合下列任一条者:胃癌高发地区人群;Hp感染者;既往患有慢性萎缩性胃炎、胃溃疡、胃息肉、手术后残胃、肥厚性胃炎、恶性贫血等胃癌前疾病;胃癌患者一级亲属;存在胃癌其他风险因素( 如摄入高盐、腌制饮食、吸烟、重度饮酒等) 。 由于此患者长期吸烟和饮酒病史,酒精是一类致癌物致癌物,烟草是一类致癌物,患者胃镜病理的背景粘膜是慢性重度萎缩性胃炎伴重度肠上皮化生,危险因素至少符合3条,且癌前疾病确认无疑。 如果还强调胃“不疼不难受”,充分证明了没有症状≠没有疾病! 案例二的患者报警信号和症状鉴别: 首先,合并幽门螺杆菌感染:这个患者胃镜见周围粘膜桔红色、有巨大溃疡,表面污秽的苔覆盖,组织脆易出血。活检组织病理幽门螺杆菌感染2+。幽门螺杆菌(HP)已定性为一类致癌因子,HP感染引起慢性胃炎,进而导致胃粘膜萎缩、肠化,胃溃疡患者中幽门螺杆菌检出率高达几乎为80%,萎缩性胃炎患者检出率更高达90%。已被公认为胃癌发病的前期病变。 其次,嗳气返酸:这个患者的一些症状比如上腹饱胀不适,食欲减退、嗳气返酸,貌似胃炎,常常被患者和家属延迟就医或忽略。但实际上反酸的症状,大多符合胃溃疡的表现,特别是反酸和隐痛,是由于进食后刺激胃酸分泌,刺激胃溃疡面,多表现为进食疼或进食后反酸。 第三,合并腹泻:患者近1个月来,在凌晨3点出现腹泻,由于有腹泻的症状,起初还怀疑是肠道的疾病。其实腹泻的症状是因胃粘膜萎缩、胃酸减少、胃排空加快导致。 第四,年龄因素:胃溃疡多见于青壮年,90%的病人均有上腹痛,而且呈周期性发作,然后有一定时期缓解,之后又再发作。而胃癌多见于40岁以上的中老年人,早期胃癌一般无明显不适。这个患者为64岁老年女性,仅有食欲减退和饱胀感;只是无明显上腹痛等典型症状。 以上种种征兆,进一步辨析后就发现不是没有症状=没有疾病,而是有些症状没有被进一步发现和鉴别而已。 三、是不是把胃癌的诊断扩大化了?到底是“天壤之别”还是“一步之遥”? 案例二的患者病理报告是:高级别上皮内瘤变(WHO标准)/分化型腺癌(Tub1,日本标准)同时并存,患者和家属可能会迷惑不解,到底是癌前病变还是胃癌?胃癌病理WHO标准为什么与日本标准分类不一致,下面简述一下两者的差异: 1. WHO分类将胃癌前病变分为低级别上皮内瘤变和高级别上皮内瘤变,其中隆起性病变称为腺瘤。腺瘤根据分化方向分为肠型、幽门腺型、小凹型和泌酸腺型。高级别上皮内瘤变相当于日本的腺癌。 2. 日本标准中低级别上皮内瘤变和高级别上皮内瘤变是不存在的,日本标准中只有腺瘤和腺癌。不论其隆起、平坦或凹陷都称为腺瘤,目前在日本,大部分凹陷性腺瘤即使呈轻度异型性也被诊断为高分化腺癌。 3. 即使是低级别瘤变,若出现不能忽略的乳头状/绒毛状结构,应诊断为癌”,乳头状/绒毛状结构作为诊断癌的有力证据。 因此,日本高分化癌不仅包括了WHO胃癌分类中的高级别上皮内瘤变及高分化腺癌,而且包括部分低级别上皮内瘤变。 如果是肿瘤性病变,按日本标准来说就非常简单了,不是腺瘤就是腺癌。此例病理报告就出现了以上的情况:将WHO标准与日本标准同时并存,力争临床和病理处在同一个频道,标准达成一致。患者对胃癌的诊断扩大化的担忧就不存在了,因为无论采用WHO标准还是日本标准,ESD的临床处理规范都是一致的。 小结:通过以上症状和诊断的辨析,那些“猝不及防”是由于没有进行消化道疾病和癌症的早筛、早诊、早治,为避免出现发展到恶性肿瘤的“一步之遥”,请重视和参加胃镜的早期筛查。